
潰瘍性大腸炎やクローン病(IBD)は、長く付き合っていく病気です。治療がうまくいっている時期でも、「この先の医療費は大丈夫かな」「もし再燃したら仕事はどうなるだろう」と、ふと不安になることはありませんか。今回は2025年12月7日に開催された「IBD患者・家族向け講演『IBDとお金』シリーズ 第1回「医療費が生活に与える影響と患者さんができること」の内容をもとに難病制度や受給証の申請やその工夫等について紹介します。
- IBD患者さんは増えている ― 個人の問題ではなく、社会全体の課題
- 「難病」と「指定難病」と特定医療費助成制度
- 受給者証を理解する上で押さえておきたいポイント
- 治療と医療費を考える視点:バイオ後続品という選択肢
- おわりに:受給者証を「持っている」だけで終わらせない
IBD患者さんは増えている ― 個人の問題ではなく、社会全体の課題
潰瘍性大腸炎・クローン病(IBD)は現在では日本国内でも患者数が年々増加しています。杏林大学がまとめた研究では2023年時点の有病者数は潰瘍性大腸炎で約31.7万人、クローン病で約9.6万人とされています1)。専門的な診療体制を整える医療機関も増え、IBDは「長く管理しながら付き合っていく病気」として認識されるようになってきました。
また、IBDの増加は日本に限った話ではありません。世界的に見ても、地域差はあるものの、IBDは広い地域で増加傾向にあります。これは食生活や生活環境の変化、診断技術の進歩などが影響していると考えられています。
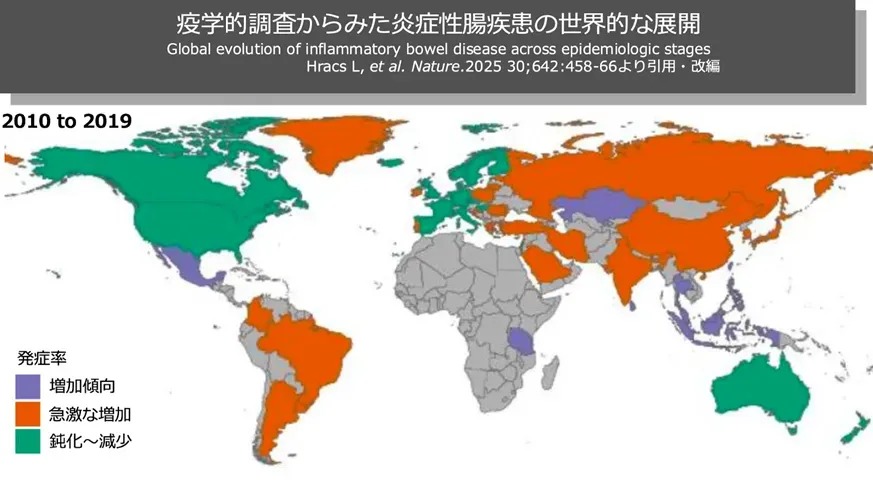
こうした背景から、IBDの治療と医療費をどう支えていくかは、個人だけでなく社会全体の課題でもあります。
「難病」と「指定難病」と特定医療費助成制度
IBDは「指定難病」に分類されています。一般に「難病」とは、原因が明らかでない、治療方法が確立していない、希少で、長期の療養が必要な病気を指します。その中で、国が医療費助成の対象として定めた病気が「指定難病」です。潰瘍性大腸炎とクローン病は、2015年に指定難病に追加され、条件を満たすことで医療費助成を受けられるようになりました。
特定医療費助成制度の目的は、大きく2つあります。
1つは、患者さんの医療費負担を軽減すること。もう1つは、患者さんの病状や治療状況を把握し、難病治療の研究や将来の医療につなげることです。
この制度を利用すると、70歳未満の方では原則として医療費の自己負担割合が「3割」から「2割」に軽減されます。さらに重要なのが、月ごとの自己負担額に上限が設けられている点です。
受給者証を理解する上で押さえておきたいポイント
①自己負担には「上限」がある
指定難病の受給者証を取得すると、入院・外来・訪問診療など、指定難病に関する医療費をすべて合算したうえで、月ごとの自己負担上限額までの支払いとなります。複数の医療機関を受診している場合でも合算されるため、「病院ごとに上限が別になる」ことはありません。
上限額は、所得区分によって異なります。
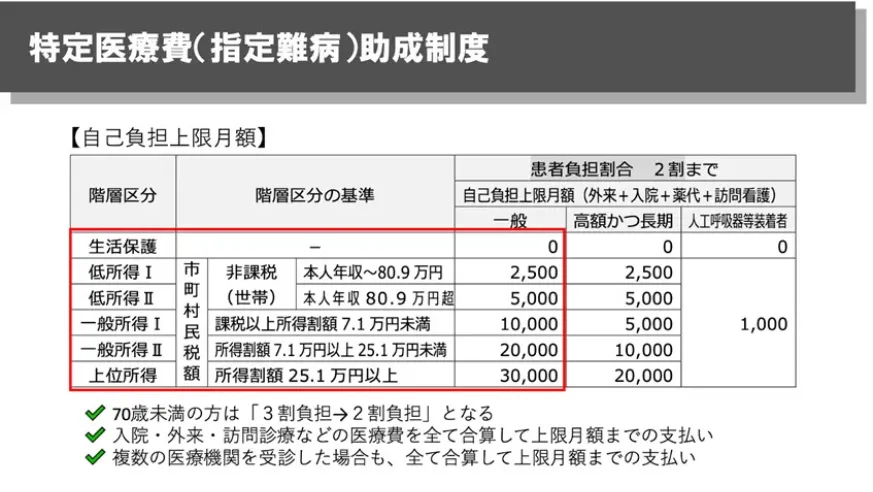
この仕組みを知っているだけでも、「医療費がいくらまで膨らむのか分からない」という不安は大きく軽減されます。
②助成の対象になる医療・ならない医療
助成の対象となるのは、指定医療機関で行われた、指定難病に関する治療費です。合併症に関する治療も含まれる場合があります。
一方で、次のようなものは助成対象外となります。
- 指定医療機関以外での治療
- 指定難病以外の治療
- 入院時の食事代
- 保険適用外の費用(自費診療、差額ベッド代、臨床調査個人票料など)
「どこまでが対象になるのか分からない」と感じた場合は、遠慮せず医療機関の窓口に確認することが大切です。
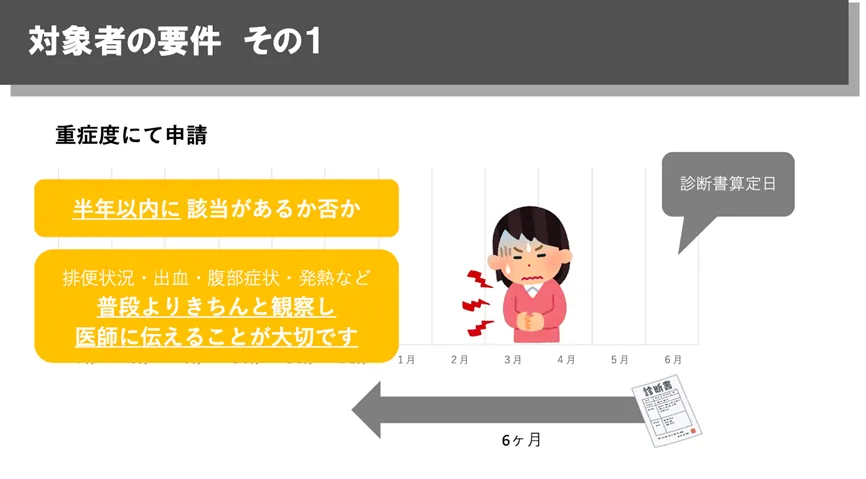
③「重症度」だけで決まらない=軽症かつ高額という考え方
新規申請の場合、多くは重症度分類をもとに申請対象となるかが判断されます。重症度を満たしているかどうかは医師の判断となるため、申請を考えたらまず主治医に相談することが重要です。

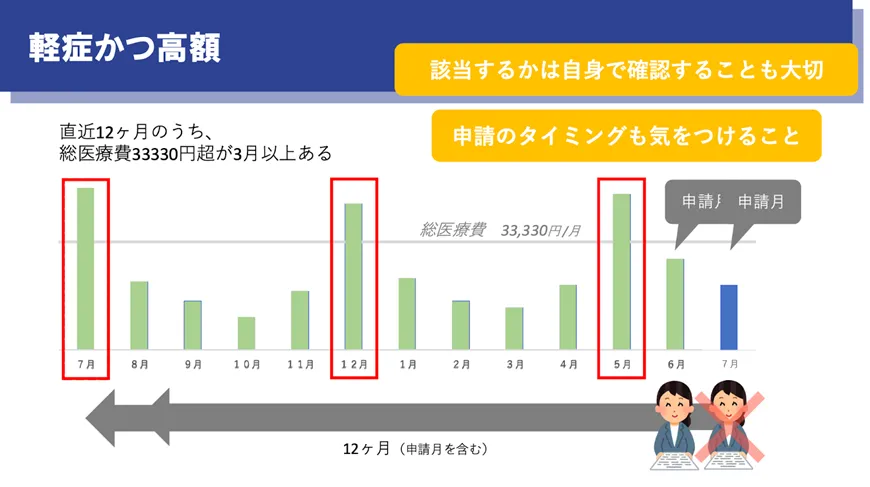
一方で、治療によって症状が落ち着いている方でも、「軽症かつ高額」という区分で助成対象となることがあります。症状が安定していても、生物学的製剤などで医療費が高額になるケースは少なくありません。この場合、直近12か月のうち、一定額を超える月が複数あるかで判断されます。
また、高額な治療が長期に続いている方は、「高額かつ長期」に該当し、自己負担上限額がさらに引き下げられる可能性があります。
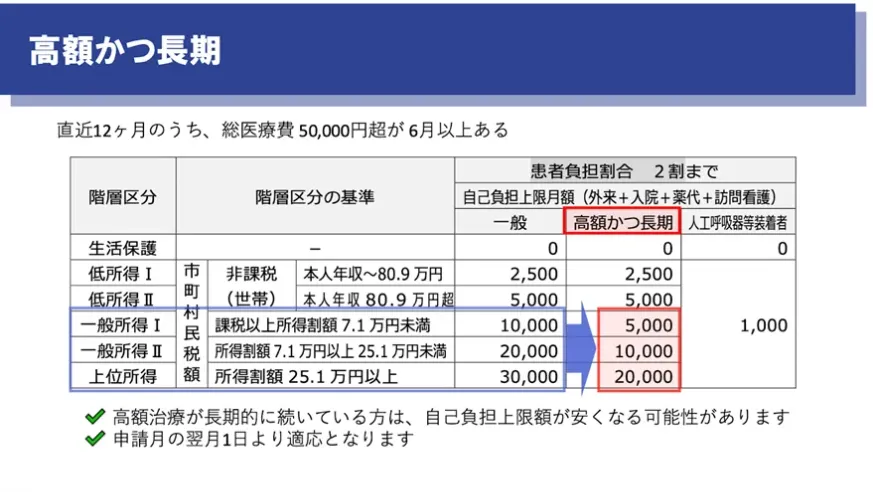
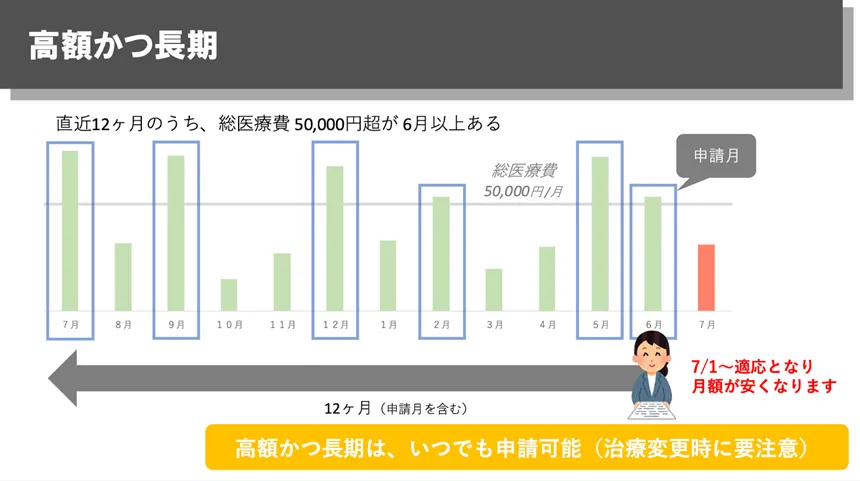
更新申請では、「自分の医療費がどれくらいかかっているか」を把握しておくことがとても重要になります。
④申請の「タイミング」に注意
受給者証の助成がいつから適用されるかは、申請のタイミングによって変わります。原則として申請日から1か月前までが助成対象ですが、入院などで手続きが遅れた場合には、一定条件のもとで遡れるケースもあります。
具体的な認定開始日には次の2つの日付のうち、後の日付が適応になります。
① 診断日(重症度を診断した日)
必要な検査が全て終わった日
② 申請日より1ヶ月前の日
申請日=患者さんが診断書を提出した日
▼認定開始日の考え方(申請タイミングの例)

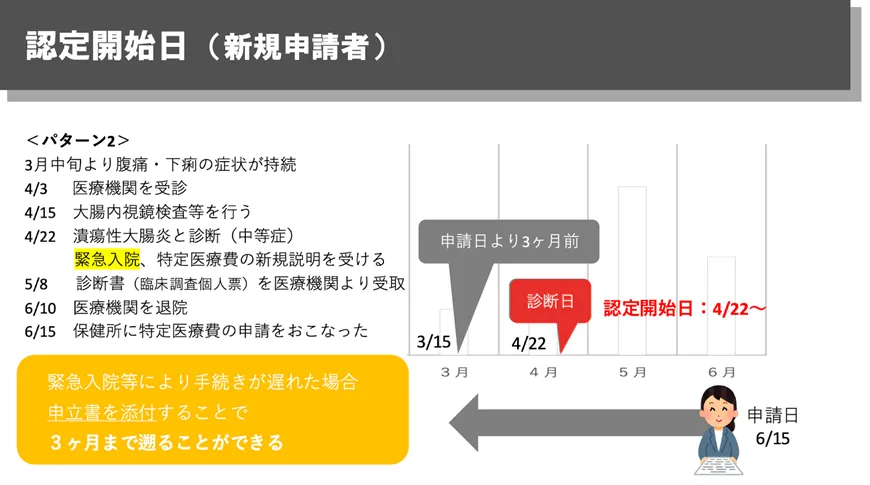
体調が悪いときほど手続きは後回しになりがちですが、早めに医療機関へ相談することで、結果的に負担を軽減できることもあります。
治療と医療費を考える視点:バイオ後続品という選択肢
医療費全体が増加する中、後発医薬品やバイオ後続品(バイオシミラー)の活用も進められています。バイオ後続品は、先行バイオ医薬品と同等の品質・安全性・有効性を有するとされる薬剤です。ジェネリック医薬品とは異なり、開発には臨床試験が必要とされます。
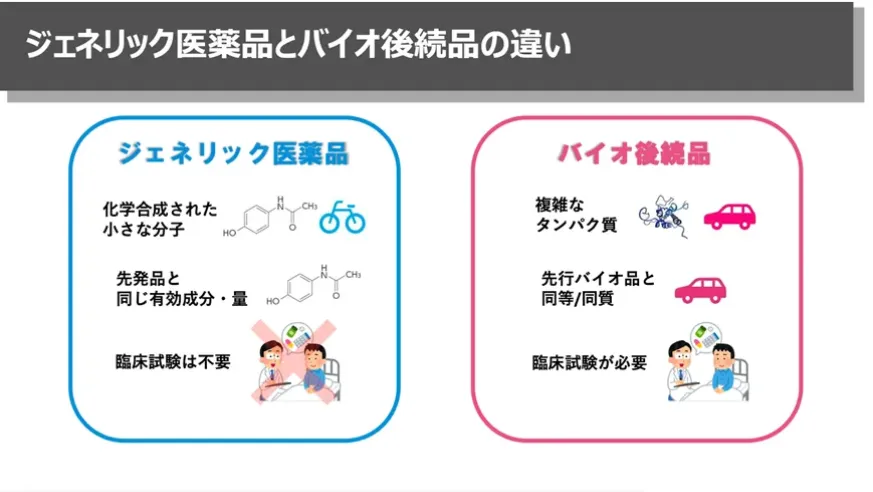
なお、バイオ後続品を活用した場合の自己負担金額については状況により異なります。以下に2つほど事例を示します。


治療選択は必ず主治医と相談のうえで行うものですが、今後はさらに医療費の視点も含めて治療を考えることがますます重要になっていくと考えられ、その際にバイオ後続品含めて様々な選択肢を知っておくことが大切です。
おわりに:受給者証を「持っている」だけで終わらせない
指定難病の受給者証は、「いざという時の保険」ではなく、治療と生活を支えるための大切なツールです。申請できるかを主治医に相談すること、更新時には直近1年の医療費を確認すること、治療が変わったら医療費の変化をチェックすること。こうした小さな行動の積み重ねが、安心して治療を続けていくうえで重要になります。またわからないことがある場合はぜひ主治医や医療機関に相談してみましょう。
執筆者

木曽 愛唯美
チクバ外科|胃腸科|肛門科病院 医事課
医療事務業務に加えて、患者さんの難病申請の支援を担当。新規申請時の説明、更新時の対応などをメインに行っており、その他困ったことの相談してもらえる窓口のひとつとなればと思いながら日々勤めている。
参考文献:
- https://www.kyorin-u.ac.jp/univ/news/2464/




