
本記事は、令和8年1月20日開催のセミナーを二部構成でご紹介する記事の【後編】です。前編『潰瘍性大腸炎・クローン病(IBD)患者が押さえておきたい脂質のポイント』も、ぜひ合わせてご覧ください。
URL▶https://learn.goodtecommunity.com/special_list/136/
潰瘍性大腸炎・クローン病(炎症性腸疾患:IBD)と向き合う中で、「体重が減って戻らない」「薬の影響で逆に増えてしまった」といった悩みを抱える方は少なくありません。今回は、令和8年1月20日に行われた第3回IBDのための食と栄養セミナー「IBDと脂質・摂取と工夫」の内容をもとに、IBD患者さんが知っておきたい体重コントロールのポイントと、今日からできる食事の工夫についてわかりやすく解説します。
IBDと体重変化:なぜコントロールが難しいのか?
国際的なガイドラインでは、IBDの治療において体重や栄養状態を定期的に評価することが重要とされています。
体重を構成する要素
体重は、大きく分けて「脂肪量(FMI)」と「除脂肪量(FFM)」の2つで構成されています 。
※脂肪量(FMI): 体脂肪のこと
除脂肪量(FFM): 骨格筋、水分、骨、内臓など
体重=脂肪量(FMI)+除脂肪量(FFM)
=脂肪 +(骨格筋+水分+骨+内臓)
体重は栄養評価において最も大切な指標であり 、一度きりの測定ではなく、継続的に測ってその変化(推移)を評価することが重要です 。
数字が「体調」をそのまま表さないこともある?
体重計の数字は、脂肪や筋肉の増減以外の要因で大きく変動することがあります。
体重が「多め」に出てしまう要因(過大評価)、「少なめに」出てしまう要因(過少評価)としては以下があります。

上記のように体重には様々な因子が影響を与えるため、継続的に体重を測定するとともに体重に影響を与える要因についても確認する必要があります。IBD患者さんの体重変化には、大きく分けて「減少」と「増加」の2つのパターンがあります。
体重が減りやすい理由
活動期には、病気そのものの影響や治療によって体重が減少しやすくなります 。
- 炎症によるエネルギー消費:体の中で炎症が起きていると、それだけでエネルギーが激しく消費されます 。
- 摂取量の減少:腹痛や下痢への不安、治療による絶食、または「これを食べたら悪化するかも」という自主的な食事制限により、必要なエネルギーが摂れなくなります。
- 栄養素の漏出と吸収障害:激しい下痢や腸管の炎症により、栄養が十分に吸収されず、体外へ漏れ出てしまいます 。
体重が増えやすい理由
一方で、治療の進歩により病状が安定する(寛解期)時間が増えたことで、肥満を合併する例も増えています 。
- 症状の改善:食べられるものが増え、食事量が増加すること 。
- 活動量の低下:長引く体調不良により運動習慣が減ってしまうこと 。
- 薬剤の影響:ステロイドなどの治療薬副作用 。
「筋肉」を守ることが体重管理の鍵
また体重コントロールにおいては、体重の変化に加えて筋肉を落とさないことが重要です。
サルコペニア(筋肉量の減少)に注意
IBD患者さんは、体重が大きく減っていなくても「筋肉量」だけが低下していることがあり、これを「サルコペニア」と呼びます 。 筋肉が減ると、疲れやすくなったり、体力が低下したりするだけでなく、傷の治り(創傷治癒)が遅くなるなど、病気からの回復にも影響を与える可能性があります。
サルコペニア肥満のリスク
最近注目されているのが、体重は標準以上なのに筋肉が少なく脂肪が多い「サルコペニア肥満」です 。 脂肪組織は炎症を助長する物質を出す性質があるため、肥満があると病状のコントロールが難しくなったり、治療への反応が弱くなったりする可能性があります 。
自分の「ベスト体重」を知ろう
まずは、自分の状態を客観的に把握することから始めましょう。
BMI(体格指数)の計算
広く使われている指標であるBMIを計算してみましょう 。
BMI (kg/m²) = 現体重(kg) ÷ 身長(m)²
【 目標とするBMI 】
18〜49歳:18.5〜24.9
50〜69歳:20.0〜24.9
70歳以上:21.5〜24.9
体重測定の習慣化
体重は体調を反映する大切な指標です。
できれば毎日、起床後・排尿後など「同じ条件」で測定しましょう 。
※むくみ(浮腫)がある場合は体重が過大評価され、脱水や下痢がひどい時は過少評価されるため注意が必要です 。
体重減少の際には、どのくらいの期間でどのくらいの体重が減ったのかをとらえましょう。水分が減ったのか、骨格筋が減ったのかを評価することが大切です。
なお、体重を増加させるためには、若年者では1kgの体重増加に約7,500kcal、高齢者では8,800~22,600 kcal必要 という報告もあり食事や栄養剤の摂取に工夫が求められます。
効率よくエネルギーと筋肉を補う食事術
体重を増やしたい時、または維持したい時に役立つ「ちょい足し・ちょいアレンジ」の工夫を紹介します。
必要なエネルギーの目安
IBD患者さんの必要エネルギー量は、活動期・寛解期ともに一般的には 30〜35kcal / kg(標準体重)/ 日 です 。 (例:体重60kgの場合、1,800〜2,100kcal)
1.糖質を賢く活用する
糖質は効率の良いエネルギー源であり、ほぼ100%利用されます 。
- おすすめ:米、じゃがいも、うどん などは「低残渣・低刺激」で利用しやすい。
- 寛解期の工夫:冷やした炭水化物や豆類に含まれる「レジスタントスターチ」は、腸内細菌を介して腸粘膜の修復を助ける効果が期待できます 。
2.たんぱく質の「ちょい足し」
筋肉を守るために、1回の食事に「魚・肉・卵・豆腐」のどれかを取り入れましょう 。
- おかゆやうどんに:卵、しらす、揚げ玉をプラス 。
- お惣菜の活用:市販のひじき煮に豆腐を加えて「白和え」にするだけでたんぱく質がUPします 。
- 缶詰の活用:ツナ缶やサバ缶は調理不要で優秀な栄養源です。
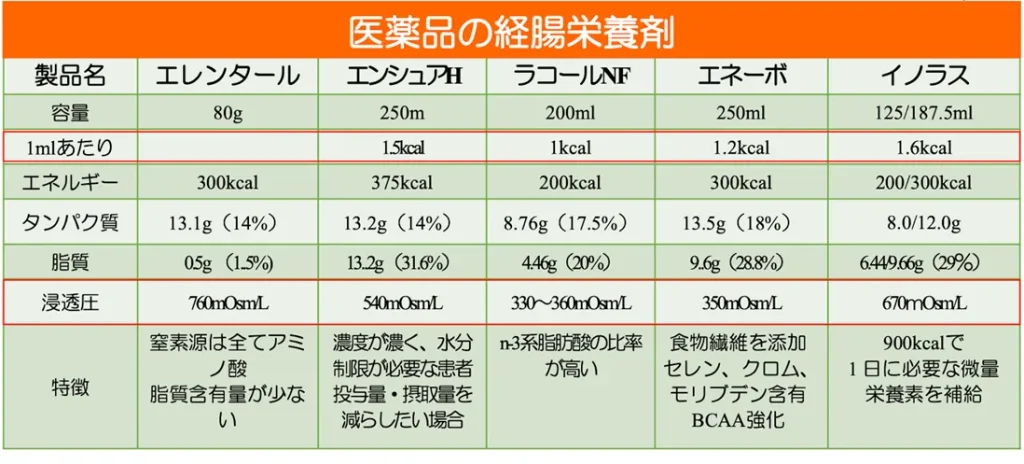
3.医療用栄養剤の活用(ONS)
食事だけで十分な栄養が摂れない時は、エレンタールやラコールなどの経腸栄養剤を併用することが、体重増加や栄養状態の改善に有効です 。
それぞれの製品には「脂質が極めて少ない(エレンタール)」「食物繊維が含まれる(エネーボ)」などの特徴があるため、主治医や管理栄養士と相談して選びましょう 。
まとめ
IBDの体重コントロールは、単に「太る・痩せる」の問題ではなく、筋肉を維持しながら病気と戦う力を蓄えるプロセスです 。
- 体重だけでなく「筋肉」を意識する
- 毎日同じ条件で体重を測る
- レトルトや缶詰を活用して、手軽にたんぱく質をちょい足しする
今の自分の体重がどのような理由で変化しているのかを知ることは、治療の一部でもあります。不安な時は一人で悩まず、病院の栄養指導を活用してみてくださいね 。
執筆者

斎藤恵子先生
管理栄養士・機能強化型 多摩小金井認定栄養ケア・ステーション責任者
管理栄養士として東京山手メディカルセンター(旧社会保険中央総合病院)、東京科学大学病院(旧東京医科歯科大学病院)で、長年にわたり炎症性腸疾患(IBD)の患者さまを中心に消化器疾患、糖尿病、高血圧、腎臓病など様々な患者様の栄養指導に携わり、健康と食生活の支援を行う。
また、「安心レシピでいただきます!―潰瘍性大腸炎・クローン病の人のためのおいしいレシピ」などの著書も執筆。





