
日本の肥満症治療は今、かつてないほどの大きな転換期を迎えています。2023年から2024年にかけて、画期的な新薬が相次いで登場し、内科的治療の選択肢が劇的に広がりました。
本記事では、2026年3月22日に開催された「日米の抗肥満薬を含む減量治療・栄養管理の実際」から、岩手医科大学附属病院の宇夫方直子先生による講演内容を元に肥満の現状から最新の薬物療法、その仕組み、さらにリバウンドを防ぐための食事の考え方までを整理します。あわせて、最新の抗肥満薬の動向や高度肥満症の成因、現場で求められる具体的な栄養指導のポイントにも触れており、一般の方はもちろん、管理栄養士など食と健康に関わる専門職の方にとっても日々の実践に活かせる内容となっています。
- 日本における肥満の現状と治療の変化
- 外科的治療の普及と「内科・外科のハイブリッド」へ
- 最新の抗肥満薬(GLP-1関連薬)とそのメカニズム
- 栄養指導も含めた保険適用における抗肥満薬の処方条件
- リバウンドを防ぐ食事管理と実際
- まとめ:管理栄養士は患者の「伴走者」
日本における肥満の現状と治療の変化
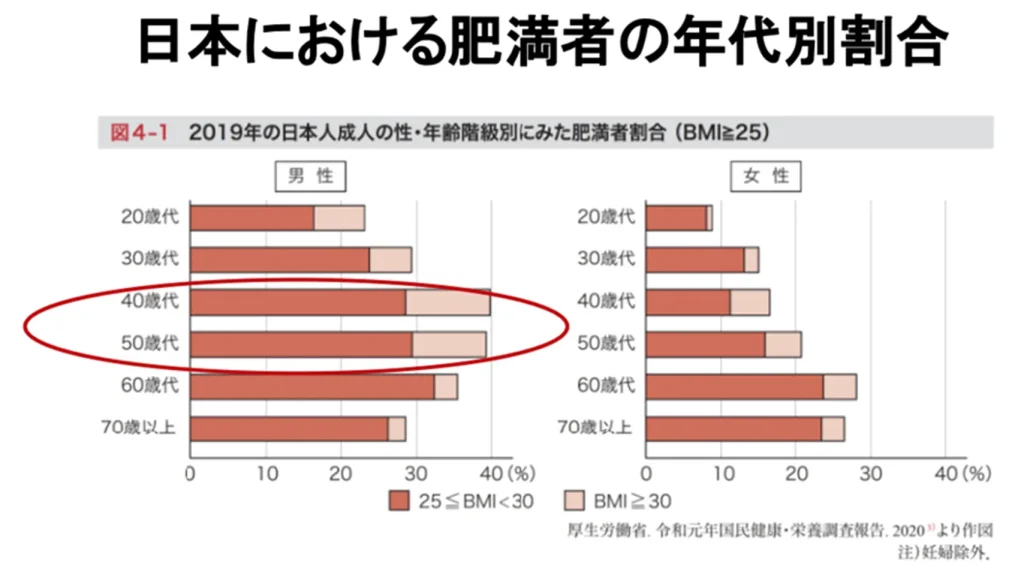
まず、私たちが向き合っている日本の現状を正しく把握しましょう。厚生労働省の「国民健康・栄養調査」の結果を分析すると、日本人成人の肥満者(BMI 25以上)の割合には顕著な増加傾向が見られます。
特に男性では40〜50代で約4割が肥満とされ、健康リスクの観点からも重要な課題となっています。
女性では加齢とともに肥満率が上昇する傾向が見られます。60~70代以上で25%を超える高い水準となっています。
1970年代と比較すると、男性の肥満者は全世代で増加傾向にある一方、若い女性(20代)の肥満率は横ばい、あるいは低下傾向にあるという性別・年代による二極化が進んでいます。
このような背景の中、食事・運動など生活習慣の改善だけでは十分な効果が得られない場合に、医療的介入の必要性が高まっています。
外科的治療の普及と「内科・外科のハイブリッド」へ
高度肥満症に対しては、薬物療法だけでなく外科的治療(減量・代謝改善手術)も急速に普及しています。
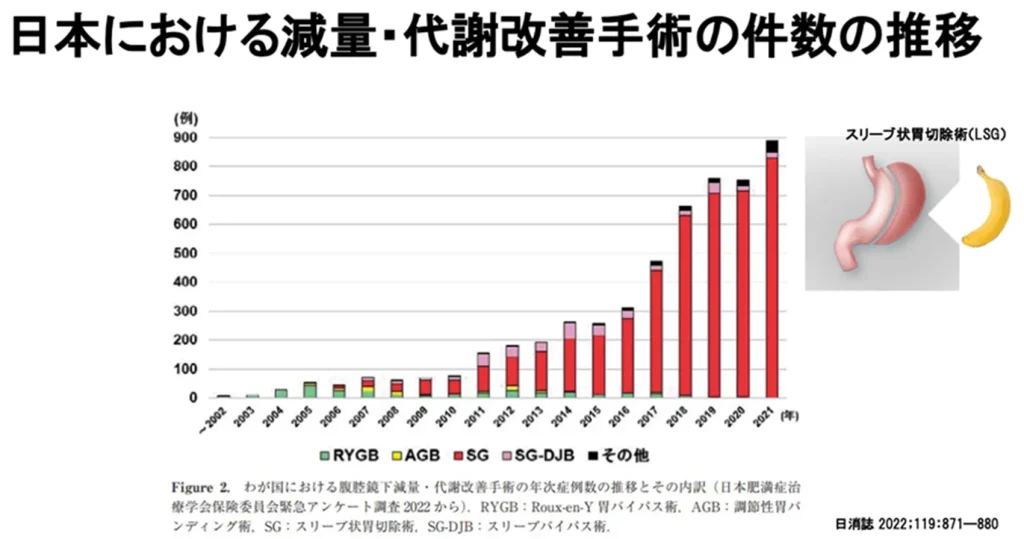
・手術件数の推移:国内での腹腔鏡下減量・代謝改善手術の件数は、2010年以降に急増し、2021年には年間約900例近くにまで達しています。
・主流の手術法:現在は「スリーブ状胃切除術(LSG)」が全体の大部分を占めています。
注目すべきは、今後の肥満症治療の形です。
これまでの「内科か外科か」という二者択一ではなく、「外科治療と内科的治療を組み合わせるハイブリッド治療」が主流になろうとしています。術後のリバウンド防止や、手術適応外の症例に対する強力なサポートとして、最新の抗肥満薬が期待されています。
最新の抗肥満薬(GLP-1関連薬)とそのメカニズム
2023年以降、内科的治療の現場では選択肢が劇的に増えました。これまでのマジンドール(サノレックス)に加え、以下の薬剤が登場しています。
主な薬剤の変遷
• 1992年:食欲抑制剤「マジンドール(サノレックス)」
• 2023年:腸管のリパーゼ阻害薬「オルリスタット(アライ)」
• 2023年:GLP-1受容体作動薬「セマグルチド(ウゴービ)」
• 2024年:GLP-1/GIP受容体作動薬「チルゼパチド(ゼップバウンド)」
なお、糖尿病治療薬と同じ薬剤でも肥満治療薬では薬剤名が異なります。

GLP-1/GIP関連薬の作用機序
近年注目されている「GLP-1受容体作動薬」や「GIP/GLP-1受容体作動薬」は、腸から分泌されるホルモンの働きをもとに開発された薬剤です。
【主な作用】
・食欲の抑制
・満腹感の持続
・高脂肪食への欲求(嗜好性)の抑制
・脂肪の代謝促進
・エネルギー消費量増加

※国内臨床試験(SURMOUNT-J)では、チルゼパチド15mgの投与により、72週間で平均マイナス22.7%という、これまでの内科治療では考えられなかった劇的な減量効果が示されました。
栄養指導も含めた保険適用における抗肥満薬の処方条件
これらの薬剤は、誰にでも処方できるわけではありません。適正使用ガイドラインにより、非常に厳格な条件が設定されています。
- 対象患者:BMI 27以上で肥満関連健康障害を有する、またはBMI 35以上の高度肥満
- 施設要件:日本循環器病学会、日本糖尿病学会等の教育研修施設であり、常勤の管理栄養士がいること
- 処方前の条件:「処方開始前に2か月に1回の常勤管理栄養士による栄養指導を6か月間」実施していること
- 処方継続の条件: 2か月に1回の継続的な栄養指導。最大投与期間は68〜72週
※一部抜粋。詳細は厚生労働省から出ている適正使用推進ガイドラインを確認ください。
特に重要なのは、薬物療法が単独で行われるものではなく、食事療法や生活習慣の改善と併用される点です。
継続的な栄養管理が前提となっており、医療と生活習慣の両輪で治療を進めることが不可欠です。つまり、管理栄養士による継続的な介入がない限り、これらの新薬を開始、継続することはできない設定となっています。
リバウンドを防ぐ食事管理と実際
ここからは、実際の肥満治療の現場で行われている栄養管理・栄養指導の考え方と、具体的な症例についてご紹介します。
肥満症になった背景を理解する
まず重要なのは、「なぜ食べすぎてしまうのか」という背景を理解することです。肥満は単なる食べすぎや意志の問題ではなく、さまざまな要因が重なって生じます。
【例】
- 食環境: 幼少期からの偏った食生活や家族の習慣
- 心理的要因: ストレスによる過食、低い自己効力感、自分に都合の良い解釈(認知の歪み)
- 社会的背景: 経済状況、職業、職場環境などの生活基盤
- 身体的要因: 腰痛やひざ痛による活動量の低下
- 精神疾患: うつ病などによる意欲低下や、向精神薬の副作用による体重増加
こうした背景を整理し、「自分はなぜ食べてしまうのか」を客観的に理解していくことが、治療の出発点となります。
肥満症治療薬使用時の栄養指導ポイント
薬物療法を活用する場合でも、食事管理は治療の基盤です。特に、薬によって食欲が抑えられている期間は、生活習慣を見直す重要な機会となります。
夜食や過剰な間食など、体重増加につながる行動を少しずつ修正していきます。また、副作用への対応として、吐き気がある場合は食事量を調整し脂質を控える、便秘に対しては水分や食物繊維を意識するなど、日常の食事の工夫が重要です。さらに、栄養指導では「思っているより食べている」という認識のズレにも着目します。飲料や間食など、無意識の摂取を見える化することで、無理のない改善につなげていきます。
① 「薬を止めた後」を意識した指導
- 薬の効果で食欲が抑えられている間に、「断ち切りたい習慣」を具体的に特定し、断捨離する。
- 「薬で痩せた」という結果以上に、「バランスの良い食事を取り入れた」「運動習慣を作った」というプロセスを評価し、自信につなげてもらう。
②副作用への具体的な対策
GLP-1受容体作動薬に多い副作用に対し、先回りのアドバイスを行います。
- 悪心・嘔吐:1回の食事量を減らし、高脂肪食を避ける。たんぱく質が不足していないか確認する。
- 便秘:飲水量を1日2L目標で確認し、野菜・きのこ・海藻類の摂取を促す。
③食事記録における「感覚のズレ」を正す
- ポーションサイズの確認:患者さんの「1人前」が、牛丼のメガ盛り(1,458kcal)やピザのホール(2,400kcal)になっていないか、写真などを用いて視覚的に確認する。
- 「隠れ間食」の発見:スムージー、黒酢ドリンク、ビタミン入りジュース、ヨーグルトなど、「身体に良さそうなもの」を間食と認識せず、無意識に摂取しているケースが多いので注意する。
抗肥満薬を服用した症例紹介
「半年間で体重が15kg減り、体脂肪率も10%低下した」という結果を聞けば、多くの人が「ダイエットは大成功だ」と確信するはずです。しかし、数字だけでは見えない食習慣が必ずしも改善されているかというとそうでない場合もあります。
管理栄養士がこの症例の食事内容を詳しく評価したところ、意外な課題が浮かび上がりました。薬の効果で食欲が大幅に減退した結果、「どうしても食べたいものだけを口にする」という傾向が強まり、食事の内容がアイスクリームや果物といった偏ったものに置き換わっていたのです。その結果として引き起こされたのが、深刻な「たんぱく質不足」でした。
たとえ体重が落ちていたとしても、中身が伴っていなければ、それは健康的な減量とは呼べません。特に日本では肥満症治療薬の使用期間には限りがあるため、薬を卒業した後のことも見据える必要があります。幸いなことに、この症例では運動療法に積極的な姿勢が見られました。このまま運動を習慣として継続しながら、同時に「何を食べるか」という食事療法に改めて向き合うことこそが、リバウンドを防ぎ、長期的な成功を掴み取るためのポイントとなります。
まとめ:管理栄養士は患者の「伴走者」
肥満症治療は近年大きく進化し、薬物療法を含めた多様な選択肢が広がっています。一方で、その効果を最大限に活かすためには、食事や生活習慣の改善を並行して行うことが不可欠です。薬はあくまで補助的な手段であり、長期的な体重管理の鍵となるのは、無理なく継続できる生活習慣の確立です。食行動の背景を理解し、自分に合った方法で改善を積み重ねていくことが、リバウンドを防ぎ、健康的な体重維持につながります。
こうした取り組みを支える存在として、管理栄養士は、肥満の背景にあるさまざまな要因に寄り添いながら、専門的な知識をもとに、一人ひとりに合った「続けられる健康的な習慣」への変化をサポートする伴走者といえます。食事や体重管理に不安を感じている方は、一人で考え込まず、医療機関や管理栄養士など専門家に相談することも選択肢のひとつです。自分に合った方法を見つけ、無理なく続けていくことが、将来の健康につながります。
執筆者

宇夫方 直子
岩手医科大学附属病院 栄養部 副栄養士長/管理栄養士・米国登録栄養士
明治製菓株式会社での研究・開発を経て、フルブライト奨学金を得て渡米。 ニューヨーク大学修士課程を修了し、米国登録栄養士を取得。 帰国後、岩手医科大学附属病院にて肥満症を含む生活習慣病領域の栄養管理・チーム医療を推進。 現在は日本肥満症治療学会評議員も務め、臨床・教育の両面から肥満症治療に関与している。
